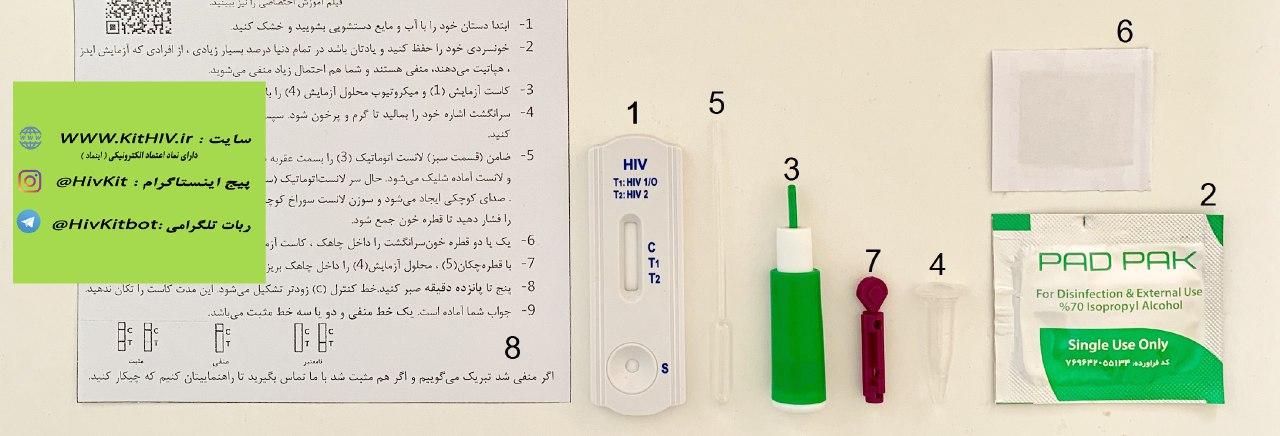
آزمایش ایدز قبل از سزارین: ضرورتها و نکات کلیدی
آزمایش HIV (ایدز) قبل از سزارین میتواند نقش مهمی در کاهش خطر انتقال ویروس از مادر به نوزاد داشته باشد، اما ضروری بودن آن به شرایط و سیاستهای بهداشتی هر کشور بستگی دارد. در زیر به دلایل اهمیت این آزمایش و مواردی که باید در نظر گرفته شود، اشاره شده است در این مقاله به اهمیت آزمایش ایدز قبل از سزارین و هینطور نکات مهم قبل از بارداری خواهیم پرداخت.
آیا از سلامت خود مطمئن هستید؟ با کیتهای خودارزیابی ایدز، در کمتر از 20 دقیقه و بهصورت کاملاً محرمانه، از وضعیت خود آگاه شوید. همین حالا سفارش دهید!
پیشنهادی پارتنری ( 4 کیت ایدز LIFO MAX)
قیمت اصلی: 1,065,000 تومان بود.876,000 تومانقیمت فعلی: 876,000 تومان.پارتنری دهه 70 – 80 ( 2 کیت ایدز 2 هپاتیت سی LIFO MAX )
قیمت اصلی: 1,065,000 تومان بود.876,000 تومانقیمت فعلی: 876,000 تومان.📞 09120042387 دریافت مشاوره رایگان برای خرید کیت خودآزمایی ایدز
اهمیت آزمایش HIV قبل از سزارین
- پیشگیری از انتقال ویروس به نوزاد: اگر وضعیت HIV مادر مشخص باشد، میتوان اقدامات مناسب برای کاهش خطر انتقال از مادر به کودک (MTCT) را اجرا کرد، از جمله:
- تجویز درمان ضد ویروسی (ART) به مادر قبل از زایمان.
- استفاده از سزارین به عنوان یک روش پیشگیرانه برای کاهش تماس نوزاد با مایعات بدن مادر.
- درمان پیشگیرانه برای نوزاد پس از تولد.
- مدیریت بهتر زایمان: آگاهی از وضعیت HIV به تیم پزشکی امکان میدهد تا روش مناسب زایمان را انتخاب کنند (طبیعی یا سزارین) و از ابزارها یا روشهای تهاجمی که خطر انتقال ویروس را افزایش میدهند، اجتناب کنند.
- حمایت از سلامت مادر: تشخیص زودهنگام HIV به مادر کمک میکند تا درمان مناسب را دریافت کند و از پیشرفت بیماری جلوگیری کند.
آزمایش ایدز قبل از سزارین
آیا آزمایش HIV قبل از سزارین ضروری است؟
- سیاستهای ملی و بینالمللی: در بسیاری از کشورها، آزمایش HIV به عنوان بخشی از مراقبتهای پیش از زایمان توصیه میشود، نه صرفاً قبل از سزارین. هدف اصلی، شناسایی وضعیت HIV مادر در اوایل بارداری است تا برنامهریزی مناسبی برای درمان و زایمان انجام شود.
- زمان مناسب برای آزمایش: بهتر است این آزمایش در مراحل اولیه بارداری انجام شود. اگر مادر در دوران بارداری آزمایش HIV نداده باشد، انجام آن در زمان بستری شدن برای سزارین یا زایمان ضروری میشود.
- در شرایط اورژانسی: اگر سزارین به صورت اورژانسی انجام شود و وضعیت HIV مادر ناشناخته باشد، ممکن است یک آزمایش سریع HIV انجام شود. در صورت مثبت بودن نتیجه، درمان پیشگیرانه بلافاصله آغاز میشود.
آیا سزارین خطرات خاصی برای زنان مبتلا به HIV دارد؟
بله، زنان مبتلا به HIV ممکن است با خطرات خاصی در زایمان سزارین مواجه شوند. این خطرات به دلیل تأثیر HIV بر سیستم ایمنی بدن و همچنین شرایط مرتبط با بیماری و درمان آن افزایش مییابد. در ادامه به این خطرات و راههای مدیریت آنها اشاره شده است:
1. افزایش خطر عفونتهای پس از جراحی
- ضعف سیستم ایمنی: HIV میتواند سیستم ایمنی را تضعیف کند و زنان مبتلا به HIV بیشتر در معرض عفونتهای محل جراحی قرار دارند.
- عفونتهای عمقی: این زنان ممکن است با خطر عفونتهای شدیدتر در لایههای عمقی پوست یا داخل شکم روبهرو شوند.
مدیریت:
- استفاده از آنتیبیوتیکهای پیشگیرانه قبل و بعد از جراحی.
- رعایت دقیق استانداردهای استریل در حین عمل.
- پایش مکرر علائم عفونت پس از جراحی.
2. کندی در ترمیم زخم
- HIV و عوارض مرتبط با آن (مانند کاهش تعداد سلولهای CD4) ممکن است روند ترمیم زخم را کندتر کند.
- در صورت وجود سوءتغذیه یا سایر بیماریهای همزمان (مانند دیابت)، این خطر افزایش مییابد.
مدیریت:
- کنترل وضعیت تغذیه و سلامت عمومی مادر قبل از عمل.
- استفاده از پانسمانهای تخصصی برای بهبود سریعتر زخم.
3. خطر عفونتهای فرصتطلب
- زنان مبتلا به HIV بیشتر در معرض عفونتهای فرصتطلب مانند سل یا عفونتهای قارچی هستند. این عفونتها میتوانند پس از جراحی تشدید شوند.
مدیریت:
- بررسی وضعیت ایمنی بدن (تعداد سلولهای CD4) پیش از جراحی.
- درمان پیشگیرانه یا درمان فعال برای بیماریهای همزمان.
4. خطر خونریزی شدید
- HIV ممکن است به دلایل مختلف از جمله کاهش پلاکتها یا آسیبهای کبدی مرتبط با درمان، خطر خونریزی را افزایش دهد.
مدیریت:
- ارزیابی وضعیت انعقادی قبل از عمل.
- آمادگی برای تزریق خون یا فرآوردههای خونی در صورت نیاز.
5. احتمال افزایش خطر ترومبوز (لخته شدن خون)
- زنان مبتلا به HIV ممکن است به دلیل بیماری یا عوارض درمان ضد ویروسی، بیشتر در معرض تشکیل لختههای خونی (ترومبوز وریدی عمقی) قرار گیرند.
مدیریت:
- تشویق به حرکت زودهنگام پس از عمل.
- استفاده از جورابهای فشاری یا داروهای ضد انعقاد در صورت لزوم.
6. واکنشهای دارویی
- برخی داروهای ضد ویروسی (ART) ممکن است با داروهای بیهوشی یا مسکنهایی که در سزارین استفاده میشود، تداخل داشته باشند.
مدیریت:
- مشورت دقیق بین متخصص بیهوشی و پزشک عفونی.
- تنظیم دوز داروها برای کاهش خطر تداخل.
7. عوارض مرتبط با درمانهای ضد ویروسی (ART)
- برخی از زنان ممکن است عوارضی مانند مشکلات کبدی یا کلیوی ناشی از ART را تجربه کنند که میتواند بر جراحی تأثیر بگذارد.
مدیریت:
- بررسی وضعیت عملکرد کبد و کلیه قبل از عمل.
- تغییر داروها در صورت لزوم.
8. افزایش احتمال بستری طولانیتر در بیمارستان
- به دلیل عوارض احتمالی یا نیاز به پایش دقیقتر، زنان مبتلا به HIV ممکن است مدت بیشتری در بیمارستان بستری شوند.
مدیریت:
- ارائه مراقبت جامع و تسریع در برنامه بهبود پس از جراحی (ERAS).
- کاهش عوامل خطر برای عوارض جراحی.
چگونه میتوان از بارداری ایمن در زنان مبتلا به HIV اطمینان حاصل کرد؟
اطمینان از یک بارداری ایمن در زنان مبتلا به HIV نیازمند برنامهریزی دقیق، مراقبتهای پزشکی منظم، و رعایت نکات بهداشتی است. این اقدامات میتوانند خطر انتقال ویروس به نوزاد را به حداقل رسانده و سلامت مادر را تضمین کنند. در زیر گامهای کلیدی برای دستیابی به بارداری ایمن آورده شده است:

آزمایش ایدز قبل از سزارین
1. برنامهریزی پیش از بارداری
- مشاوره پزشکی: زنان مبتلا به HIV باید پیش از تصمیم به بارداری، با یک پزشک متخصص بیماریهای عفونی و متخصص زنان و زایمان مشورت کنند.
- ارزیابی بار ویروسی و CD4: پیش از بارداری، باید وضعیت بار ویروسی و سیستم ایمنی (شمارش CD4) مادر بررسی شود. کاهش بار ویروسی به زیر سطح قابل تشخیص (کمتر از 50 نسخه در میلیلیتر) از اولویتها است.
- رژیم درمانی مناسب: اگر زن مبتلا به HIV هنوز درمان ضد ویروسی (ART) را شروع نکرده باشد، باید بلافاصله تحت درمان قرار گیرد. درمان مناسب خطر انتقال ویروس به جنین را کاهش میدهد.
2. انتخاب روش بارداری ایمن
- بارداری طبیعی با خطر کم: اگر شریک جنسی نیز مبتلا به HIV است و هر دو تحت درمان ART هستند، و بار ویروسی کنترل شده است، بارداری طبیعی ممکن است ایمن باشد.
- در صورت عدم ابتلای شریک جنسی:
- از تکنیکهای پیشرفته مانند شستشوی اسپرم یا لقاح مصنوعی استفاده میشود.
- شریک جنسی غیرمبتلا میتواند برای پیشگیری از انتقال، داروی پیشگیرانه (PrEP) دریافت کند.
3. مراقبتهای دوران بارداری
- ادامه درمان ضد ویروسی (ART): درمان باید بدون وقفه ادامه یابد. پایبندی به مصرف داروهای تجویز شده اهمیت زیادی دارد.
- پایش بار ویروسی: بار ویروسی باید در طول بارداری بهطور منظم بررسی شود، به ویژه در سهماهه سوم.
- مراقبتهای جامع بارداری: ویزیتهای منظم با متخصص زنان برای نظارت بر رشد جنین و سلامت مادر ضروری است.
4. پیشگیری از انتقال HIV به جنین
- سزارین برنامهریزیشده: اگر بار ویروسی کنترل نشده باشد (بیش از 1000 نسخه)، سزارین برنامهریزیشده قبل از شروع درد زایمان توصیه میشود.
- تجویز داروی ضد ویروسی حین زایمان: داروهایی مانند زیدوودین ممکن است در زمان زایمان به مادر تجویز شود.
5. مراقبتهای پس از زایمان
- درمان نوزاد: نوزاد باید به مدت 4 تا 6 هفته درمان پیشگیرانه با داروهای ضد ویروسی دریافت کند.
- آزمایش HIV برای نوزاد: وضعیت HIV نوزاد باید در چندین نوبت بررسی شود (در بدو تولد، 6 هفتگی، و پس از 18 ماهگی).
- اجتناب از شیردهی (در مواردی): در کشورهایی که شیر خشک ایمن و قابل دسترس است، تغذیه نوزاد با شیر خشک توصیه میشود. در غیر این صورت، تغذیه انحصاری با شیر مادر در دوران درمان ART ممکن است ایمن باشد.
6. حفظ سلامت مادر
- کنترل عوارض مرتبط با HIV: در دوران بارداری و پس از آن، سلامت عمومی مادر باید تحت نظر باشد تا از عوارضی مانند عفونتهای فرصتطلب جلوگیری شود.
- حمایت روانی: بارداری در زنان مبتلا به HIV ممکن است استرسزا باشد. حمایت روانی و مشاوره به حفظ آرامش مادر کمک میکند.
7. آموزش و حمایت اجتماعی
- آگاهی از HIV: مادر باید اطلاعات کافی در مورد HIV و روشهای پیشگیری از انتقال آن به نوزاد داشته باشد.
- دریافت کمکهای اجتماعی: در برخی کشورها، سازمانهای بهداشتی و خیریهها خدمات حمایتی از جمله تأمین دارو و مشاوره ارائه میدهند.
کیت خودارزیابی ایدز – کیت خانگی آزمایش ایدز
کیت خودارزیابی ایدز چیست؟ (محصولی است که با خواندن دستورالعمل آن، میتوان آزمایش ایدز خود را بصورت محرمانه انجام داد.)
چه زمانی آزمایش HIV قبل از سزارین توصیه نمیشود؟
- اگر مادر قبلاً در دوران بارداری آزمایش HIV داده و نتیجه منفی داشته باشد و در معرض خطر جدیدی قرار نگرفته باشد (مثلاً روابط محافظتنشده یا استفاده مشترک از وسایل تزریق)، انجام مجدد آزمایش ضروری نیست.
- اگر مادر تحت درمان ART قرار دارد و بار ویروسی او کنترل شده است، نیازی به آزمایش اضافی نیست، بلکه باید درمان ادامه یابد.
آیا همه زنان مبتلا به HIV باید سزارین شوند؟
خیر
سزارین تنها در موارد خاص توصیه میشود، مثلاً زمانی که بار ویروسی مادر بالاست (بیش از 1000 نسخه در میلیلیتر) یا درمان ضد ویروسی (ART) به طور مناسب اجرا نشده باشد، توسط کادر درمان در طول زایمان یا سزارین داروهای ضد ویروسی (مانند زیدوودین) به صورت تزریقی به مادر داده میشود تا خطر انتقال به نوزاد را به حداقل برسانند. اگر مادر تحت درمان ART قرار داشته باشد و بار ویروسی او به زیر سطح قابل تشخیص رسیده باشد، زایمان طبیعی نیز ممکن است ایمن باشد.
ملاحظات اخلاقی و حقوقی آزمایش ایدز در سزارین
- رضایت مادر: انجام آزمایش HIV باید با رضایت آگاهانه مادر انجام شود. اجبار در انجام این آزمایش، به ویژه در موارد غیرضروری، ممکن است نقض حقوق بیمار تلقی شود.
- حفظ حریم خصوصی: نتیجه آزمایش HIV باید محرمانه باقی بماند و تنها با رضایت مادر به اشتراک گذاشته شود.
هزینههای اضافی مرتبط با HIV در سزارین
اگر مادری مبتلا به HIV باشد، برخی هزینههای اضافی ممکن است به فرآیند زایمان سزارین اضافه شود، از جمله:
- آزمایشهای اضافی: مادر ممکن است نیاز به آزمایشهای مکرر برای اندازهگیری بار ویروسی و بررسی وضعیت سیستم ایمنی (مثل شمارش CD4) داشته باشد.
- درمان دارویی: استفاده از داروهای ضد ویروسی (ART) قبل، حین و بعد از زایمان ممکن است هزینه بیشتری ایجاد کند. در برخی موارد، داروهای تزریقی خاص (مانند زیدوودین) در طول زایمان تجویز میشود.
- اقدامات پیشگیرانه برای نوزاد: درمان پیشگیرانه با داروهای ضد ویروسی برای نوزاد به مدت 4 تا 6 هفته نیز بخشی از هزینهها خواهد بود.
- کنترل عفونت در بیمارستان: برای کاهش خطر انتقال ویروس به پرسنل پزشکی، ممکن است تجهیزات استریل یا اقدامات اضافی در بیمارستان به کار گرفته شود که میتواند هزینهها را افزایش دهد.
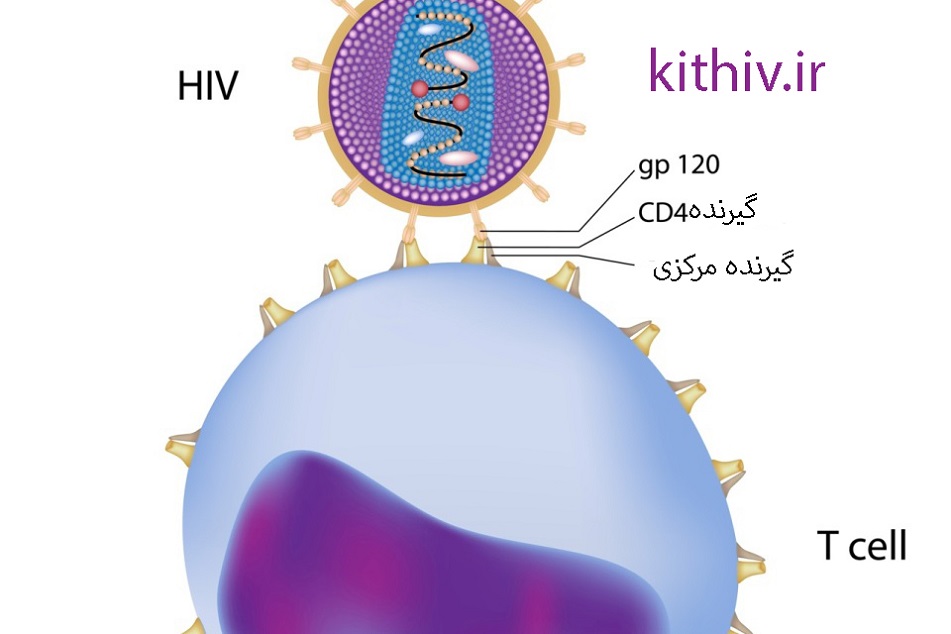
اتصال ویروس hiv به گلبول های سفید سی دی چهار مثبت (لنفوسیت تی کمک کننده)
پوشش بیمه و کمکهای دولتی
- در کشورهایی با سیستم بهداشتی پیشرفته: معمولاً هزینههای مرتبط با HIV تحت پوشش بیمه قرار میگیرد و بیماران HIV مثبت بابت مراقبتهای خاص هزینه اضافی پرداخت نمیکنند.
- در کشورهای با درآمد کم یا متوسط: در برخی مناطق، کمکهای دولتی یا برنامههای حمایتی از جمله حمایتهای سازمان ملل یا سازمانهای غیردولتی، هزینههای درمان HIV و زایمان را کاهش میدهد.
- بیمههای خصوصی: برخی بیمههای خصوصی ممکن است هزینههای اضافی مرتبط با HIV را پوشش ندهند یا محدودیتهایی در این زمینه داشته باشند.
تأثیر مستقیم بر هزینه زایمان سزارین
- اگر مادر درمان ضد ویروسی (ART) دریافت کرده و بار ویروسی او کنترل شده باشد، ممکن است نیاز به اقدامات اضافی حداقل باشد و هزینه زایمان سزارین تفاوت زیادی با زایمان سایر بیماران نداشته باشد.
- در مواردی که بار ویروسی بالا باشد و مداخلات خاصی مورد نیاز باشد (مانند درمان فوری نوزاد یا کنترل بیشتر عفونت)، ممکن است هزینه زایمان افزایش یابد.
مراقبتهای خاص برای زنان مبتلا به HIV
- مراکز درمانی تخصصی: در برخی کشورها، زنان مبتلا به HIV ممکن است به مراکز خاصی ارجاع داده شوند که هزینههای آنها با بیمارستانهای عمومی متفاوت است.
- پزشکان متخصص: حضور متخصص بیماریهای عفونی یا دیگر متخصصان ممکن است هزینه را افزایش دهد.
کمکهای بینالمللی و یارانهها
- سازمانهایی مانند برنامه مشترک ملل متحد برای HIV/AIDS (UNAIDS) یا بنیادهای خیریه ممکن است بخشی از هزینهها را برای مادران مبتلا به HIV پوشش دهند، بهویژه در کشورهای در حال توسعه.
آزمایش ایدز قبل از سزارین یکی از اقدامات حیاتی برای پیشگیری از انتقال HIV از مادر به نوزاد است. این آزمایش به پزشکان امکان میدهد تا با تشخیص بهموقع، اقدامات درمانی و حفاظتی لازم را اجرا کنند و خطرات احتمالی را به حداقل برسانند. آگاهی مادران از اهمیت این آزمایش و همکاری با تیم پزشکی میتواند نقش مهمی در تضمین سلامت مادر و نوزاد داشته باشد.
آیا از سلامت خود مطمئن هستید؟ با کیتهای خودارزیابی ایدز، در کمتر از 20 دقیقه و بهصورت کاملاً محرمانه، از وضعیت خود آگاه شوید. همین حالا سفارش دهید!
پیشنهادی پارتنری ( 4 کیت ایدز LIFO MAX)
قیمت اصلی: 1,065,000 تومان بود.876,000 تومانقیمت فعلی: 876,000 تومان.پارتنری دهه 70 – 80 ( 2 کیت ایدز 2 هپاتیت سی LIFO MAX )
قیمت اصلی: 1,065,000 تومان بود.876,000 تومانقیمت فعلی: 876,000 تومان.📞 09120042387 دریافت مشاوره رایگان برای خرید کیت خودآزمایی ایدز
منابع
- WHO
- CDC
- UNAIDS
- IDSA
- ACOG